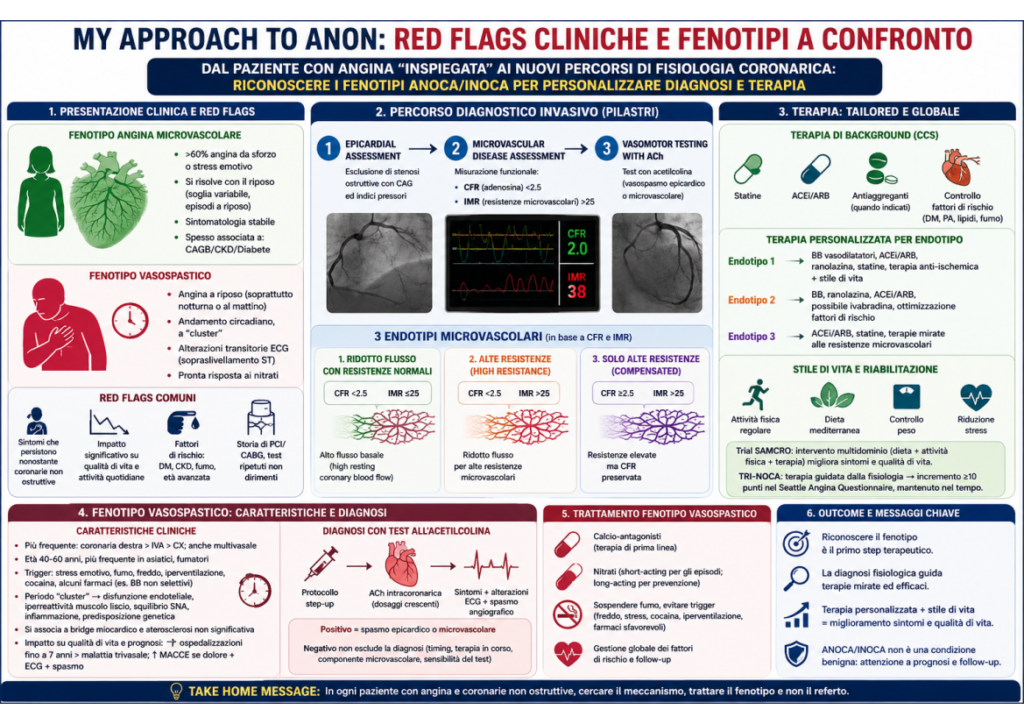
Nel paziente con angina e coronarie non ostruttive, la diagnosi non può più fermarsi alla frase rassicurante “coronarie indenni”. ANOCA e INOCA rappresentano oggi un territorio clinico definito, nel quale sintomi, qualità di vita e prognosi dipendono dalla capacità di riconoscere il fenotipo dominante e di costruire un percorso diagnostico-terapeutico coerente. Il punto di partenza è clinico: ascoltare il paziente e trasformare le “red flags” in ipotesi fisiopatologiche. Nel fenotipo da angina microvascolare, come richiamato dal Prof. Campo, il quadro più frequente è quello di un dolore toracico provocato da sforzo fisico o stress emotivo, con risoluzione a riposo. In oltre il 60% dei pazienti con ANOCA il sintomo segue questo andamento, ma la soglia ischemica può variare e non mancano episodi a riposo o equivalenti anginosi come dispnea. La storia è spesso stabile, presente da tempo, e si inserisce in contesti clinici ad alto carico di rischio: diabete, malattia renale cronica, età avanzata, pregressa PCI o CABG, test funzionali ripetuti o coronarografie non dirimenti. La svolta è il passaggio da una diagnosi “per esclusione” a una diagnosi funzionale. Nel percorso invasivo, dopo la valutazione epicardica con indici pressori quando indicati, la malattia microvascolare viene caratterizzata con CFR e IMR, generalmente mediante adenosina, e completata dal test vasomotorio con acetilcolina. Una CFR ridotta e/o un IMR elevato consentono di identificare endotipi diversi: ridotta riserva di flusso con resistenze normali, alto flusso basale; ridotta CFR con alte resistenze; oppure alte resistenze compensate con CFR conservata. Questa distinzione non è accademica: orienta il trattamento e permette di spiegare al paziente perché l’angina esiste anche in assenza di stenosi critiche. Anche il percorso non invasivo ha un ruolo. Test da sforzo, imaging funzionale, ecostress, SPECT, PET, RM o TC coronarica aiutano a selezionare il paziente e a documentare ischemia o assenza di coronaropatia ostruttiva. Tuttavia, nei soggetti con sintomi persistenti e qualità di vita compromessa, le linee guida ESC 2024 valorizzano il coronary functional testing invasivo per identificare endotipi trattabili. Il messaggio pratico è semplice: se il paziente continua ad avere angina, la normalità anatomica non basta. La terapia deve essere “tailored”. La base resta il controllo aggressivo dei fattori di rischio e la terapia di background della sindrome coronarica cronica: statine, ACE-inibitori o sartani quando indicati, antiaggreganti nei contesti appropriati, controllo di diabete, obesità e malattia renale. Ma il vero salto è la personalizzazione. Nei fenotipi microvascolari possono trovare spazio beta-bloccanti vasodilatatori, ranolazina e altre strategie antianginose, mentre dieta, esercizio e riabilitazione cardiovascolare non sono misure accessorie: il trial SAMCRO, pone proprio l’intervento sullo stile di vita al centro del miglioramento di angina e qualità di vita. I dati di CorMicA e del registro TRI-NOCA confermano che una terapia guidata dalla fisiologia può migliorare in modo significativo il Seattle Angina Questionnaire, con beneficio mantenuto quando il trattamento farmacologico si integra con attività fisica e correzione dei fattori di rischio.
Il secondo grande fenotipo è quello vasospastico, affrontato dal Dott. Vigorito. Qui le red flags cambiano: angina a riposo, spesso nelle ore notturne o al mattino, andamento circadiano, alterazioni transitorie dell’ECG e pronta risposta ai nitrati. Lo spasmo può essere epicardico o microvascolare, interessare più frequentemente la coronaria destra ma anche IVA e circonflessa, ed essere multivasale in una quota rilevante di casi. Colpisce più spesso soggetti giovani o di mezza età, fumatori, con maggiore prevalenza in alcune popolazioni asiatiche; può associarsi a fenomeno di Raynaud, emicrania, bridge miocardico o aterosclerosi non significativa. I trigger sono essenziali per la diagnosi: fumo, stress emotivo, freddo, iperventilazione, cocaina e alcuni farmaci. L’andamento a cluster, con periodi di alta frequenza degli episodi alternati a fasi di remissione, riflette una fisiopatologia complessa: disfunzione endoteliale, iperreattività della muscolatura liscia vascolare, squilibrio del sistema nervoso autonomo, infiammazione, stress ossidativo e predisposizione genetica. Anche in questo caso non si tratta di una condizione “benigna”: l’impatto su ospedalizzazioni, qualità di vita e MACCE può essere rilevante, soprattutto quando sono presenti dolore, modificazioni ECG e spasmo documentato. Il test all’acetilcolina rimane lo strumento cardine per documentare lo spasmo epicardico o microvascolare, purché eseguito con monitoraggio dei sintomi, dell’ECG e della risposta angiografica. Un test negativo non esclude sempre la diagnosi: timing, terapia antianginosa in corso, dose, variabilità individuale e componente microvascolare possono generare falsi negativi. Il trattamento, in presenza di fenotipo vasospastico, ruota intorno a calcio-antagonisti e nitrati, evitando trigger e farmaci potenzialmente sfavorevoli, con attenzione al follow-up. Il confronto tra fenotipi è quindi il vero “approach” clinico. Se l’angina è da sforzo, stabile, in un paziente cardio-renale-metabolico, pensare alla microcircolazione. Se è a riposo, notturna, con risposta ai nitrati e andamento a cluster, pensare allo spasmo. Se i sintomi persistono nonostante coronarie non ostruttive, non chiudere il caso: cercare il meccanismo. ANOCA/INOCA non è più una diagnosi invisibile, ma una sindrome da riconoscere, misurare e trattare.