La cardiologia moderna sta progressivamente superando la tradizionale separazione tra ospedale e territorio, orientandosi verso un modello integrato di presa in carico del paziente cardiovascolare cronico e fragile. Il ricovero rappresenta infatti solo una fase di un percorso molto più ampio, nel quale follow-up, monitoraggio e continuità terapeutica assumono un ruolo determinante nel modificare prognosi e qualità di vita.
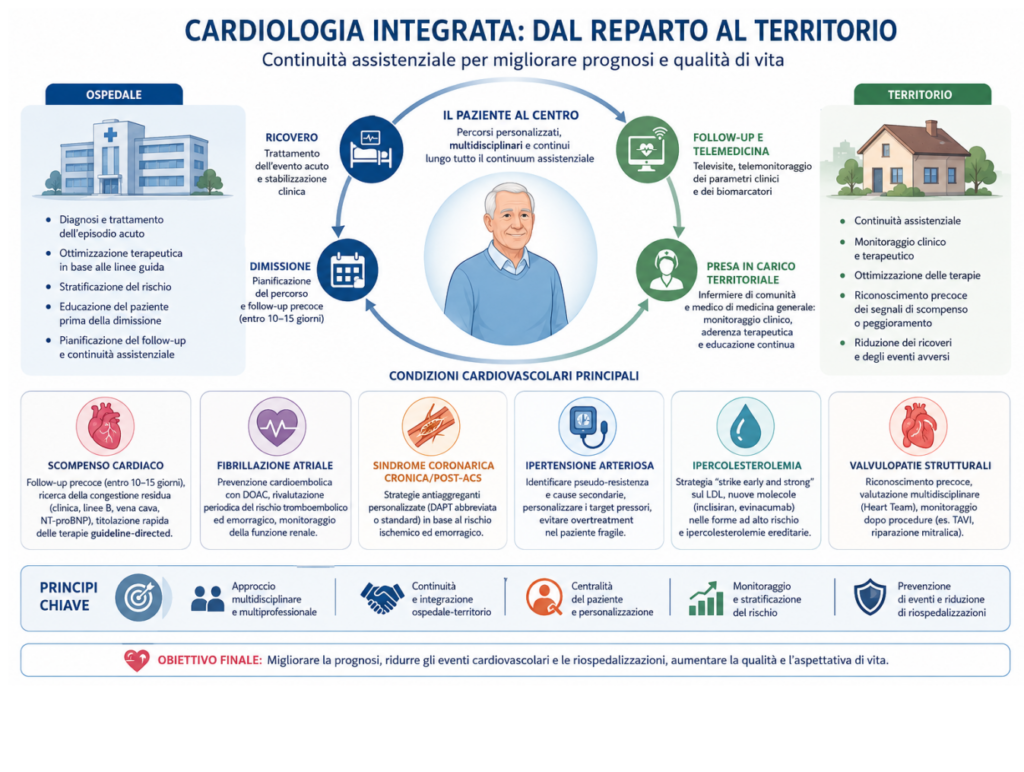
Questo concetto emerge con particolare forza nello scompenso cardiaco, soprattutto nella fase vulnerabile successiva alla dimissione ospedaliera. I primi 90 giorni dopo il ricovero rappresentano infatti il periodo a maggiore rischio di riospedalizzazione e mortalità. La dimissione non coincide quindi con la conclusione della cura, ma con l’inizio di una nuova fase assistenziale che richiede rivalutazione precoce, titolazione terapeutica e monitoraggio clinico.
Le più recenti evidenze, supportate anche dallo studio STRONG-HF, hanno dimostrato come un approccio intensivo con controlli ravvicinati e rapida ottimizzazione delle terapie guideline-directed riduca significativamente eventi cardiovascolari e riospedalizzazioni. Centrale rimane la stratificazione del rischio, che parte dalla ricerca della congestione residua. Segni clinici tradizionali, ecografia polmonare con linee B, valutazione della vena cava inferiore e biomarcatori come NT-proBNP consentono oggi una più accurata identificazione dei pazienti ad alto rischio. In particolare, valori persistentemente elevati o una riduzione inferiore al 30% rispetto all’ingresso si associano a prognosi peggiore.
Parallelamente si è modificato anche l’approccio terapeutico. Il vecchio modello sequenziale di introduzione dei farmaci è stato sostituito da una strategia più rapida e simultanea, basata sull’impiego precoce di ARNI, beta-bloccanti, gliflozine e antagonisti recettoriali dei mineralcorticoidi. Questo approccio permette di ottenere rapidamente beneficio prognostico, ma richiede un attento monitoraggio territoriale di pressione arteriosa, funzione renale, potassio e tollerabilità clinica.
In questo contesto assumono crescente importanza telemedicina e telemonitoraggio. I pazienti ad alto rischio possono beneficiare di televisite precoci e controllo remoto dei parametri clinici, mentre nei soggetti più stabili il coinvolgimento dell’infermiere territoriale e del medico di medicina generale garantisce continuità assistenziale e aderenza terapeutica.
Anche nella fibrillazione atriale il rapporto tra reparto e territorio risulta fondamentale. La prevenzione cardioembolica non si esaurisce nella prescrizione del DOAC alla dimissione, ma richiede rivalutazioni periodiche del rischio tromboembolico ed emorragico. I dati di real world confermano l’efficacia dei DOAC nella pratica clinica quotidiana, ma evidenziano criticità legate soprattutto al sottodosaggio inappropriato e alla gestione del paziente anziano e fragile. In questo scenario il follow-up territoriale diventa essenziale per monitorare funzione renale, aderenza terapeutica e comparsa di nuove comorbidità.
La continuità assistenziale rappresenta un elemento centrale anche nella gestione del paziente dopo sindrome coronarica acuta. Le più recenti linee guida hanno progressivamente abbandonato il concetto di doppia antiaggregazione “uguale per tutti”, favorendo strategie personalizzate basate sul bilanciamento tra rischio ischemico ed emorragico. Nei pazienti ad alto rischio emorragico assumono crescente rilevanza strategie di DAPT abbreviata e de-escalation terapeutica, con necessità di controlli clinici condivisi tra ospedale e territorio.
Un ulteriore esempio di integrazione ospedale-territorio è rappresentato dall’ipertensione arteriosa resistente e dal rischio opposto dell’overtreatment nel paziente fragile. Da un lato è necessario identificare pseudo-resistenza e forme secondarie, dall’altro evitare eccessiva aggressività terapeutica, soprattutto nell’anziano, dove ipotensione ortostatica, sincope e cadute rappresentano complicanze frequenti. Anche in questo caso rivalutazione periodica, personalizzazione dei target pressori e condivisione del percorso terapeutico diventano fondamentali.
Infine, la crescente diffusione delle procedure strutturali come la TAVI richiede una collaborazione sempre più stretta tra specialisti ospedalieri e territorio. Il riconoscimento precoce dei pazienti candidabili, l’identificazione dei sintomi iniziali e il monitoraggio clinico dopo procedura rappresentano elementi centrali di un percorso assistenziale condiviso.
La cardiologia del futuro sarà quindi sempre meno centrata sul singolo episodio acuto e sempre più costruita intorno a percorsi longitudinali di presa in carico. Reparto e territorio non rappresentano più realtà separate, ma componenti complementari di un unico sistema assistenziale, chiamato a garantire continuità, personalizzazione delle cure e riduzione del rischio cardiovascolare residuo.


