Nella giornata conclusiva del 53° Congresso ANMCO si è tenuto l’incontro con gli esperti che ha fornito un approccio pratico sul rapporto tra cardiologo interventista ed ecocardiografista in tema di chiusura di forame o vale pervio (PFO).
La sessione è stata moderata dal Dott. Alfredo De Nardo e dal Dott. Marco Malvezzi Caracciolo D’Aquino.
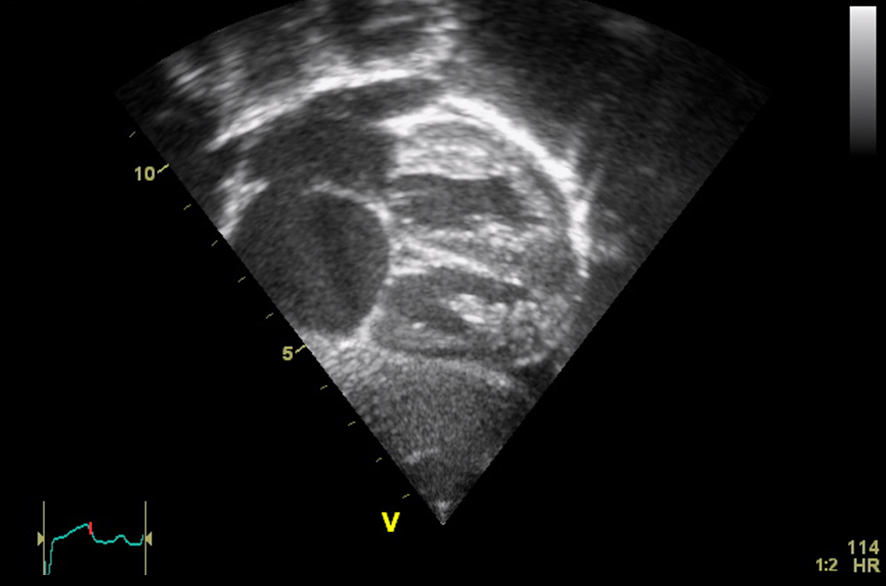
Per prima è intervenuta la Dott.ssa Benedetta Carla De Chiara, che ha mostrato quali sono i dati ecocardiografici che interessano all’interventista. Il concetto base fondamentale da tenere a mente è che si parla di una struttura obliqua, che provoca uno shunt tendenzialmente dx-sn e che è presente in 1 persona su 5. Il ruolo dell’ecocardiografista durante l’esame è stimolarne l’apertura, pertanto è fondamentale far eseguire al paziente una corretta manovra di Valsalva (efficace se il setto si sposta a sn). Gli strumenti a disposizione sono ecocardiogramma transtoracico (TTE) e transesofageo (TEE) e Doppler transcranico, tutti eseguiti con l’ausilio di contrasto data la bassa sensibilità del color Doppler. La scelta della tecnica TT o TE dipende dal singolo paziente: non è sempre semplice ottenere una adeguata immagine al TTE, ma a volte eseguire un TEE può rappresentare un problema di logistica e può essere complesso per il paziente eseguire la manovra di Valsalva in tali condizioni. Il TEE risulta comunque fondamentale per la caratterizzazione morfologica del PFO che è cruciale per programmare la procedura: è importante evidenziare se c’è un tunnel differenziandolo da un left atrial pouch (piccola tasca con recesso in cui possono esserci trombi ma non c’è pervietà e non c’entra nulla con il PFO), il suo rapporto con aorta e vene cave, se il PFO è anatomicamente semplice o complesso e indicarne la posizione (anteriore, posteriore o laterale). È importante fornire misurazioni precise all’interventista: la dimensione della fossa ovale, la lunghezza e larghezza del tunnel e del rim verso l’aorta. In più fondamentali da riportare per l’operatore sono la presenza di aneurisma del setto, la morfologia del septum secundum (assente, lipomatoso…) e se vi sono valvola di Eustachio o rete di Chiari prominenti.
Il Dott. Gianluca Tomassoni ha invece illustrato le indicazioni alla chiusura del PFO, partendo dal concetto che la prevalenza sale fino al 40% nei pazienti con stroke, cosa che depone per una associazione tra i due. In caso di stroke criptogenetico è cruciale valutare i fattori di rischio associati, le caratteristiche del PFO ed escludere altre cause soprattutto in caso di età avanzata (eseguendo test di coagulazione e per vasculiti, monitoraggio cardiaco anche prolungato, imaging RM, ed eventuali esami su indicazione neurologica). Nella pratica clinica è d’ausilio il RoPE score: più il punteggio è alto più è predittivo di ictus su base del PFO. Anche le caratteristiche di imaging cerebrale possono essere suggestive: alla RM si osserveranno tipicamente lesioni singole e piccole senza segni di occlusioni vascolari, di pertinenza del territorio vertebro-basilare e di tipo corticale. Ma come chiuderlo? Sono a disposizione due device: bidisco o mediante sutura. Fondamentali per la scelta la caratterizzazione anatomica mediante TEE. La decisione di procedere con la chiusura deve essere comunque sempre interdisciplinare e i benefici sono molto elevati se la selezione del paziente è fatta bene.
Nell’ultima esposizione la Dott.ssa Alberta Cifarelli si è concentrata sul ruolo del TEE intraoperatorio, rimarcando la necessità di una stretta collaborazione tra gli operatori e di una visione globale del paziente. È sempre più corretto usare il TEE anche se in caso di PFO semplice non è mandatorio. All’inizio della procedura l’ecocardiografista riverifica la pervietà controllando l’apertura a sn e la morfologia, esclude la presenza di masse/trombi intracardiaci o di versamento pericardico. Successivamente deve accertare che la guida passi attraverso il tunnel del PFO e non attraverso altri tramiti, valutare il passaggio dell’introduttore in atrio sinistro, l’apertura del primo disco a sn e il corretto rilascio del secondo disco, controllare il corretto allineamento dei dischi e che entrambi catturino il septum secundum. Con una collaborazione attenta e un team dedicato le complicanze periprocedurali sono rare e generalmente benigne.